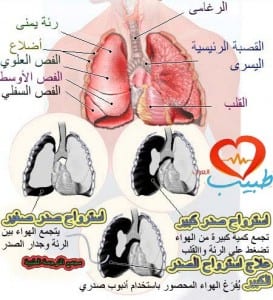
د. كنان الطرح د. فادي رضوان استرواح الصدر أحد الأمراض الجنبية، يعرف بأنه وجود تجمع للهواء أو الغازات في التجويف الجنبي (وهي المساحة بين الجنبة الحشوية والجدارية للرئة) داخل القفص الصدري، ما يسبب ضغطاً على الرئة، وبالتالي يعوق التهوية ووصول الأوكسجين لداخل الرئة.

يمكن أن يدخل الهواء أو الغاز بسبب ثغرة في الصدر (نتيجة صدمة قوية) ويتجمع في التجويف الجنبي. استرواح الصدر الغير معقد قد يلتئم بسرعة من تلقاء نفسه، أما في حالة الاسترواح الأكبر، فإن الأطباء يقومون عادة بإدخال أنبوب مرن أو إبرة بين الأضلاع لإزالة الهواء الزائد.
الأسباب العامة والعوامل المؤهبةالالتهاب الرئوي (Pneumonia) هو أكثر الأسباب التي قد تؤدي لاسترواح الصدر. يحتاج المرض عند المرضى المصابين بعدوى فيروس نقص المناعة البشري (HIV)، والتهاب الرئوي بالمتكيسية الرئوية (PCP)، وداء المقوسات، وساركوما

كابوزي (Kaposi sarcoma)، إلى الفحوص واختبارات الاسترواح، حيث يمكن أن يكون مريض فيروس نقص المناعة البشرية مصاباً باسترواح الصدر العفوي، ويرتبط الاسترواح بـ 6% من حالات عدوى فيروس نقص المناعة البشرية، ويرتبط بحوالي 85٪ من الإصابات بالالتهاب الرئوي PCP.
أنواع استراوح الصدر1- استرواح الصدر الرضحي (Traumatic Pneumothorax): أو الاسترواح المترافق مع الصدمة، وهو يحدث عادة عند تلقي صدمة على الصدر أو جدار الرئة، ويمكن للصدمة أن تضر هذه الهياكل الصدرية وبالتالي يسمح للهواء بالتسرب إلى الحيز الجنبي.
من المهم معالجة الاسترواح الرضحي فور وقوعه، لأن إهماله يمكن أن يساهم في مضاعفات قاتلة مثل السكتة القلبية، وفشل الجهاز التنفسي، والصدمة.
وتتضمن بعض المسببات للاسترواح الرضحي:– الصدمة نتيجة الوسادة الهوائية عند انفتاحها في الحوادث المرورية.
– الإصابة الشديدة أثناء الرياضة، مثل صدمة كرة القدم على الصدر.
– طعنة في الصدر.
– الإجراءات الطبية التي تبضع الرئة (مثل إدخال الأنابيب الصدرية، واستخدام جهاز التنفس الصناعي، والخزعات الرئوية، وفي الإنعاش القلبي الرئوي CPR).
2- الاسترواح الغير رضحي (Non-Traumatic Pneumothorax): الغير مترافق مع الصدمة، ويحدث بشكل عفوي دون وجود صدمة مسبقة أو عامل مسبب. ويقسم إلى:
· الاستراوح العفوي الأولي (primary spontaneous pneumothorax PSP): يحدث غالباً لدى الأشخاص الغير مصابين مسبقاً بأي مرض رئوي.
· الاسترواح العفوي الثانوي (secondary spontaneous pneumothorax SSP): يحدث لدى الأشخاص المصابين مسبقاً بأمراض رئوية معروفة.
من الحالات التي تزيد من خطر الاسترواح العفوي الثانوي:
o الانسداد الرئوي المزمن (chronic obstructive pulmonary): (انتفاخ الرئة أو التهاب الشعب الهوائية المزمنة).
o سرطان الرئة (lung cancer).
o عدوى حادة مزمنة (مثل السل أو الالتهاب الرئوي pneumonia).
o التليف الكيسي (cystic fibrosis): وهو مرض يسبب تراكم المواد المخاطية في الرئتين.
o الربو (asthma ) التهاب انسدادي مزمن في الشعب الهوائية.
· استرواح الصدر المُدمى العفوي (Spontaneous hemopneumothorax SHP): هو نوع فرعي من الاسترواح العفوي، يحدث عند تجمع الدم مع الهواء في التجويف الجنبي دون وجود صدمة مسببة لذلك، ودون وجود تاريخ مرضي للأمراض الرئوية.
الأنواع السريرية لاسترواح الصدرتختلف الأنواع السريرية لاسترواح الصدر حسب الأعراض الظاهرة على المريض، ويمكن تقسيمها إلى:
· استرواح الصدر العفوي (Spontaneous pneumothorax).
· استرواح الصدر علاجي المنشأ (Iatrogenic pneumothorax).
· استرواح الصدر التوتري (Tension pneumothorax).
· استرواح الصدر الحيضي (Catamenial pneumothorax).
· استرواح المنصف (Pneumomediastinum).
الأعراض والمظاهر السريريةتختلف الأعراض باختلاف نوع الإصابة، لكن العرض الأكثر شيوعاً في جميع الحالات هو ضيق التنفس المهدد للحياة. تشمل الأعراض النوعية:
1- الاسترواح العفوي: لا توجد أعراض سريرية واضحة في الاسترواح العفوي الأولي، إلى أن تبدأ الفقاعات الهوائية أو الغازية بالتمزق وتسبب الاسترواح، وتبدأ الأعراض عندها بألم صدري شديد وحاد يترافق مع ضيق تنفسي، خاصة في المرحلة الثانية من الاسترواح العفوي، وكذلك تظهر في الاسترواح العفوي الثانوي الحاصل بسبب الانسداد الرئوي المزمن (COPD)، والتليف الكيسي.
2- الاسترواح ذو المنشأ العلاجي: له أعراض مشابهة لتلك الظاهرة في الاسترواح العفوي، وتعمد على عمر المريض، ووجود أمراض رئوية مسبقة، ومدى الاسترواح الحاصل.
الاسترواح التوتري: انخفاض ضغط الدم، نقص أكسجة، ألم صدر بنسبة 90%، زلة (ضيق تنفس) بنسبة 80%، قلق، تعب، ألم أعلى البطن حاد (نادر).
3- الاسترواح الحيضي: هو نوع نادر للاسترواح المتكرر عند النساء، يصيب عادة النساء بأعمار 30-40 سنة، تظهر الأعراض خلال 48 ساعة من الحيض، وهو استرواح صدر في الجانب الأيمن مع تكرار النوبة.
4- استرواح المنصف: يتميز عن الاسترواح العفوي أنه قد تظهر أعراض الألم الصدري أو لا تظهر، وسعال مستمر، والتهاب حلق، وصعوبة بلع، وضيق تنفس، وغثيان أو إقياء، وهو عادة مرض جيد التحمل، على الرغم من الوفيات المحتملة في حالات تمزق المريء.
· تحدث هذه الحالة عادة عندما تصبح الضغوط الهوائية داخل الصدر مرتفعة، كما هو الحال مع تفاقم الربو، السعال، القيء، الولادة، النوبات، مناورة فالسالفا (Valsalva maneuver). في كثير من المرضى الذين يعانون من الاسترواح، تكون الإصابة لديهم نتيجة التنظير أو انثقاب المريء.
· في دراسة إحصائية أظهرت أن 67٪ من المرضى باسترواح الصدر المنصف يعانوا من ألم صدري، و42٪ منهم يعانوا من سعال مستمر، و25٪ يعانوا من التهاب الحلق، وحوالي 8٪ فقط من المرضى يشعروا بعسر بلع وضيق في التنفس، غثيان والقيء.
· يمكن أن تشمل الأعراض الأخرى ألم في الصدر تحت عظم القص، وعادة ما ينتشر إلى الرقبة والظهر، أو حتى الكتفين، وتتفاقم الأعراض خلال التنفس العميق (شهيق عميق)، وسعال، وتشتد إلى ضيق تنفس، وألم في الرقبة أو الفك، وعسر وبلع، وخلل في النطق، وألم في البطن.
· استرواح المنصف لا ينذر بإصابات خطيرة.
التشخيصيعتمد التشخيص الأساسي على التاريخ المرضي والفحوص الجسدية، يظهر خلال الفحص على المصابين بالاسترواح تعرق غزير وزراق (في حالة الاسترواح التوتري)، وتظهر الفحوصات أيضاً تغيرات نفسية ونادراً ما تظهر انخفاض مستويات الوعي واليقظة.
تظهر فحوص الجهاز التنفسي النتائج التالية:
· ضائقة تنفسية أو توقف تنفسي.
· تسرع تنفسي (أو بطء مشارف للموت).
· أصوات تنفسية بعيدة أو غائبة: تبدو أكثر شيوعاً بغياب صوت رئة واحدة أو من جانب واحد.
· قرع مفرط الرنين (Hyperresonance on percussion): تحدث بحالات نادرة وقد تغيب في الاسترواح المتقدم.
· انخفاض الحس اللمسي (الاهتزازات المحسوسة) tactile fremitus
· أصوات رئوية عرضية: مثل خشخشة بجانب واحد، أزيز.
تشمل نتائج الفحوص القلبية الوعائية:· تسرع قلب: هو النتيجة الأكثر شيوعاً التي تظهر لدى المصابين، إذا كان معدل ضربات القلب أكثر من 135 نبضة\دقيقة فهذا يعني أن المريض أكثر احتمالاً للإصابة باسترواح الصدر التوتري.
· عدم انتظام النبض (Pulsus paradoxus).
· انخفاض ضغط الدم: يمكن ان يتأخر ظهور انخفاض الضغط حتى الوصول فوراً إلى مرحلة انهيار الجهاز القلبي الوعائي.
· انتفاخ الوريد الوداجي أو الرقبي: تظهر بشكل عام في حالة الاسترواح التوتري، قد يغيب هذا الانتفاخ إذا انخفض ضغط الدم بشكل شديد.
تشمل النتائج المشتركة بين جميع أنواع الاسترواح الصدري:· العفوي والعلاجي المنشأ: تسرع القلب أكثر شيوعاً، تسرع نفس، ونقص أكسجة.
· الاستراوح التوتري: آلام صدرية مترافقة مع ضيق تنفس، تسرع قلب، قد يغيب صوت التنفس في حالة شق الصدر (hemithorax)، أو انتفاخ الوريد الرقبي أو تمدد بطني.
الاسترواح التوتري حالة مهددة للحياة وتتطلب إجراءات فورية (على سبيل المثال، فغر الصدر بإبرة أو بأنبوب وسحب الهواء أو الغاز). ومع ذلك، يجب أن يكون الطبيب حذرا من تشخيص استرواح الصدر التوتري عند المريض الذي يعاني من ضيق في التنفس ونقص الأكسجين، وانخفاض ضغط الدم. إذا كانت الحالة السريرية للمريض مشتبه بها أو مشكوك فيها أو إذا ظهر المريض بحالة مستقرة، ينبغي على الطبيب إعادة النظر في الموجات فوق الصوتية وطلب تصوير شعاعي فوري للصدر (أو إعادة النظر في الصور الشعاعية الصدرية إذا كان قد تم الحصول عليها) لتأكيد التشخيص.
· استرواح المنصف: نتائج متغيرة أو غائبة، انتفاخ تحت الجلد هو الأكثر شيوعاً.
تشخيص الاسترواح التوتريعلى الرغم من الدراسات المخبرية والفحوص التصويرية التي تساعد في تحديد التشخيص، يكون الاسترواح التوتري ظاهراً بشكل واضح من خلال الأعراض السريرية على المريض، وخصوصاً في المراحل المتأخرة من المرض، لذلك لا يحتاج إلى مزيد من الدراسات التشخيصية لتأكيد الإصابة.
قياس غازات الدم الشريانية (ABG)مقياس درجات تحمضن الدم، فرط ثنائي أوكسيد الكربون في الدم (hypercarbia)، نقص أكسجة.
ملاحظة:تحليل غازات الدم لا يحل محل الفحص الجسدي للمريض، ويجب تأخير العلاج ريثما تظهر النتائج التشخيصية الدقيقة لاستراوح الصدر، بالرغم من ذلك يكون تحليل غازات الدم مفيداً في تقييم نقص الأكسجة وفرط ثنائي أكسيد الكربون، والحماض التنفسي.
عند الاشتباه بالإصابة باستراوح صدري، يتم تأكيد التشخيص بالصور الشعاعية، حيث تتيح معلومات تشخيصية مثل مدى الاسترواح والأسباب المحتلمة له. مما يساعد في تقديم البروتوكول العلاجي الجيد.
تشمل الدراسات التصويرية المستخدمة عند الاشتباه باسترواح الصدر:· التصوير الشعاعي للصدر: الأمامي والخلفي والاستلقاء الجانبي.
· تصوير المريء المتباين (Contrast-enhanced esophagography): يستخدم عند ظهور أعراض هضمية مثل القيء.
· التصوير المقطعي الحاسوبي للصدر.
· التصوير بالأمواج فوق الصوتية للصدر.
اعتبارات أخرى يجب إعادة النظر بها، تشمل:· الربو (Asthma).
· الالتهاب الرئوي الفيروسي (Viral Pneumonia).
· الإصابة الحجابية (Diaphragmatic).
· تشنج المريء (Esophageal Spasm).
· الأجسام الغريبة في الرغامى.
· التهاب المنصف (Mediastinitis).
· الإقفار القلبي (نقص التروية القلبية) Myocardial Ischemia.
· التهاب العضلة القلبية (Myocarditis).
· التهاب التامور (Pericarditis).
· وجع الجنبة (Pleurodynia).
· داء السل (Tuberculosis).
التدبير العلاجيتشمل الإجراءات الغير جراحية المساعدة في الاسترواح الصدري:
·
الراحة في الفراش، وعدم الحركة: تسمى أيضا ب “الإشراف والمراقبة” أو “الانتظار اليقظ watchful waiting”، الراحة في الفراش هو العلاج المحتمل لحالة استرواح الصدر التي تنطوي على مساحة صغيرة فقط من الرئة، في هذه الحالة، سيقوم الطبيب بمراقبة حالتك على أساس منتظم لامتصاص الهواء من الحيز الجنبي، ويتم استخدام الأشعة السينية (X-rays) لمعرفة إذا كانت الرئة تتوسع بشكل جيد.
·
التزويد بالأكسجين: يمكن أن يسبب الاسترواح انخفاض في مستويات الأوكسجين لدى المصاب، تعرف هذه الحالة بـ (نقص الأكسجة)، في هذه الحالة يقوم الطبيب بتزويدك بالأوكسجين جبناً إلى جنب مع الراحة التامة والاستلقاء في السرير.
·
الإبرة الساحبة الهواء، إدخال أنبوب صدري: هما نوعان من العلاجات الغير جراحية لتدبير الاسترواح الصدري، تهدف هذه الإجراءات لسحب الهواء الزائد من الحيز الجنبي في الصدر، يقوم الطبيب بادخال أنبوب صغير في التجاويف بين الأضلاع الصدرية، ويستخدم حقنة أو جهاز شفط ميكانيكي لسحب الهواء من التجويف الجنبي، يجب تثبيط الأنبوب لبضعة أيام إذا استمر الانخماص الرئوي وانتشر إلى مساحات أوسع من الرئة المصابة.
·
الالتصاق الجنبي (Pleurodesis) هو الشكل الباضع (invasive) لعلاج استرواح الصدر، ويستخدم هذا الإجراء لعلاج ومنع تكرار مثل هذه الحادثة ومنع انهيار الرئة، يعتمد الالتصاق الجنبي على تدمير جزء من التجويف الجنبي بحيث يمنع الهواء والسوائل والغازات من التراكم فيه، يهدف التصاق الجنب إلى جعل أغشية الرئتين تلتصق ببعضها البعض بحيث يختفي الحيز الجنبي ويمنع الاسترواح، يتم تنفيذ التصاق الجنبي الميكانيكي بشكل يدوي، حيث يقوم الجراح المختص بذلك بتدليك لطيف على غشاء الجنب مسبباً الالتهاب.
·
الالتصاق الجنبي الكيميائي هو شكل آخر من العلاج، يقوم به مزود الرعاية الصحية الخاص بك عن طريق تقديم مهيجات كيميائية لغشاء الجنب من خلال أنبوب في الصدر. تهيج الالتهاب وتسبب التصاق الجنب.
العلاج الدوائيتستخدم الأدوية التالية في إدارة الأعراض:
· المخدرات الموضعية: مثل الليدوكائين هيدروكلوريد lidocaine hydrochloride
· المسكنات الأفيونية: مثل المورفين والفنتانيل سيترات (fentanyl citrate, morphine) (ويمكن استخدام المسكنات لتوفير الراحة للمريض ريثما يتم إزالة أنبوب فغر الصدر)
· بنزوديازيبينات: مثل الميدازولام midazolam – اللورازيبام lorazepam
· الصادات الحيوية: مثل دوكسي سيللين doxycycline – سيفازولين cefazolin (يتم تقديم المضادات الحيوية عن طريق الوريد خاصة في حالة الالتهاب الرئوي بالمكورات العنقودية، كذلك تشير الدراسات أن استخدام المضادات الحيوية الوقائية أثناء إدخال أنبوب في الصدر قد يقلل من حدوث مضاعفات مثل انتفاخ الرئة.
التدبير الجراحي يتم اللجوء إلى الخيارات الجراحية إذا كان المريض يعاني من نوبات متكررة من الاسترواح، أو اذا بقيت الرئة متضيقة لأكثر من 5 أيام حتى مع وضع أنبوب صدري في مكان التضيق، تشمل الخيارت الجراحية:
· تنظير الصدر (Thoracoscopy).
· الكي الكهربائي (Electrocautery): (VATS) الالتصاق الجنبي أوالمعاجلة بالتصليب.
· العلاج بالليزر.
· استئصال الفقاعات الهوائية أو الغازية.
· بضع الصدر (thoracotomy)، شق في جدار الصدر للوصول إلى التجويف الجنبي.
· استئصال الجزء المصاب من الرئة.
· تنظير الصدر: وهو استخدام كاميرا صغيرة لرؤية الصدر من الداخل.
الأكسجةيتم إعطاء الأكسجين بمعدل 3 لتر / دقيقة عن طريق أنبوب الأنف، يمكن أن يخفف من نقص الأكسجة الحاصل ويرتبط مع زيادة 4 أضعاف في معدل امتصاص الهواء الجنبي مقارنة مع هواء الغرفة وحدها.
المضاعفاتتشمل مضاعفات استرواح الصدر:· فشل الجهاز التنفسي.
· توقف التنفس.
· استرواح الصدر المدمى.
· الناسور القصبي الرئوي (Bronchopulmonary fistula).
· وذمة رئوية.
· استرواح التأمور (Pneumopericardium).
· التهاب الصدر القيحي الغازي
تشمل مضاعفات العمليات الجراحية ما يلي:· الفشل في علاج الاسترواح.
· الضائقة التنفسية الحادة.
· إصابة الحيز الجنبي.
· تسريب الهواء المستمر.
· وذمة رئوية.
· الألم في موقع إدخال أنبوب الصدر.
· العلاج الجراحي للاسترواح يمكن أن يؤدي إلى منع تسرب الهواء، أو إزالة الجزء المنهار للرئة لديك.





